Inkontynencja czyli nietrzymanie moczu, dotyczy ok. 3,5 mln osób w Polsce.
Inkontynencja czyli nietrzymanie moczu u kobiet dotyczy ok. 3,5 mln osób w Polsce.
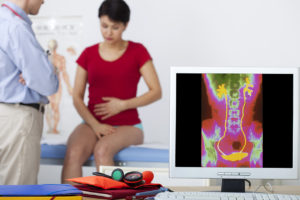
Przekonanie, że farmakoterapia lub operacja, leczy nietrzymanie moczu u kobiet lub u mężczyzn nie zawsze jest prawdziwe. Mogą one jednak stanowić etap leczenia wymagający uzupełnienia o rehabilitację. Fakt, że część kobiet po operacji nie gubi moczu w czasie wysiłku, wynika z faktu wytworzenia przeszkody w odpływie moczu za pomocą siatki czy taśmy podcewkowej lub laserowego obkurczenia mięśni. Zabiegi te mogą szybko poprawić jakość życia i nie wymagają wysiłku ze strony pacjentki. Niestety, lekarze oraz pacjentki nie zawsze zadowoleni są z efektów. Potrzebne są kolejne operacje, powstają blizny, zdarzają się powikłania pooperacyjne. Efekty byłyby lepsze, a ilość powikłań mniejsza, gdyby podobnie jak w kilku krajach Europy, kobiety przed operacją były kierowane na 6- miesięczną, domową rehabilitację, po specjalistycznym przeszkoleniu. Po operacji, zabiegi kontynuuje się jeszcze kilka miesięcy.
Dlaczego tak ważna jest rehabilitacja przy nietrzymaniu moczu u kobiet?
 Fizjologiczny mechanizm opróżniania pęcherza lub jelit, to bardzo złożona reakcja odruchowa, wymagająca prawidłowej czynności mięśni dna miednicy oraz układu nerwowego, koordynującego aktywność pęcherza czy jelit z relaksacją zwieraczy. Najczęstsze przyczyny osłabienia mięśni i zaburzeń czynnościowych, to różnego stopnia odnerwienie i urazy mięśni miednicy wskutek ciąży, porodów, dźwigania, zaparć, zmian zwyrodnieniowych kręgosłupa, operacji usunięcia macicy (u mężczyzn prostaty) oraz złe nawyki: przetrzymywanie moczu, siusianie „na zapas”, popieranie brzuchem.
Fizjologiczny mechanizm opróżniania pęcherza lub jelit, to bardzo złożona reakcja odruchowa, wymagająca prawidłowej czynności mięśni dna miednicy oraz układu nerwowego, koordynującego aktywność pęcherza czy jelit z relaksacją zwieraczy. Najczęstsze przyczyny osłabienia mięśni i zaburzeń czynnościowych, to różnego stopnia odnerwienie i urazy mięśni miednicy wskutek ciąży, porodów, dźwigania, zaparć, zmian zwyrodnieniowych kręgosłupa, operacji usunięcia macicy (u mężczyzn prostaty) oraz złe nawyki: przetrzymywanie moczu, siusianie „na zapas”, popieranie brzuchem.
Odnerwienie powoduje zaburzenia czucia, spowolnienie reakcji mięśni na wzrost ciśnienia brzusznego, spadek ich siły, dyskoordynację. Uciski na nerwy w kręgosłupie i złe nawyki, skutkują trudnościami z relaksacją zwieraczy, niezbędną dla prawidłowej funkcji opróżniania pęcherza lub jelit. Odnerwienie i wzmożone napięcie mięśni prowadzi do zaburzeń ukrwienia, stanów zapalnych dolnych dróg moczowych, wtórnych uszkodzeń nerwów obwodowych i całej gamy zaburzeń funkcjonalnych wymagających rehabilitacji, ponieważ leki i operacje nie wzmacniają mięśni i nie regenerują nerwów.
Dysfunkcjonalne reakcje nerwowo-mięśniowe oraz utrwalone, nieprawidłowe nawyki związane z oddawaniem moczu/stolca, utrzymują się z reguły latami, co prowadzi do reorganizacji nadrdzeniowych (korowych) ośrodków sterowania aktywnością mięśni. Pacjent bywa nieświadomy dysfunkcji (np.popierania brzuchem) ponieważ robił tak „od zawsze”. Dlatego też ,,ćwiczy” często niepoprawnie, zaciskając pośladki lub uda w czasie oddawania moczu, czego absolutnie robić nie wolno! Zaburza to naturalny odruch mikcji. Wykonywanie w domu ćwiczeń mięśni dna miednicy, może być nieskuteczne a często wręcz szkodliwe (utrwala złe nawyki), jeżeli wcześniej lekarz/terapeuta nie poświęci odpowiednio dużo czasu, na naukę poprawnego wykonywania ćwiczeń z pomocą USG przezpochwowego lub elektromiografii z elektrodą dopochwową. Wizualizacja poprawnego skurczu pełni tu rolę podstawową.
Ocena palpacyjna jest zawsze subiektywna i nie pozwala na sprzężenie zwrotne (biofeedback). O ile badanie urodynamiczne ocenia czynność pęcherza i cewki a manometria – ciśnienia w odbycie, to do oceny aktywności nerwów ruchowych i mięśni służy elektromiografia (EMG), realizowana z elektrodą aplikowaną do pochwy lub odbytu. Jest nieinwazyjna, obiektywna, bezbolesna nawet dla małych dzieci. Nie refunduje jej NFZ – a szkoda, bo EMG pozwala określić stopień odnerwienia, wybrać właściwą metodę terapii oraz nauczyć poprawnego wykonywania ćwiczeń – bez napinania pośladków, brzucha i ud. Badania EMG w grupie kilku tysięcy pacjentów z inkontynencją dowodzą, że ich zdolność do utrzymania skurczu lub do relaksacji mięśni, siła, szybkość reakcji, odporność na zmęczenie, koordynacja, znacznie odbiegają od wyników notowanych u osób zdrowych.
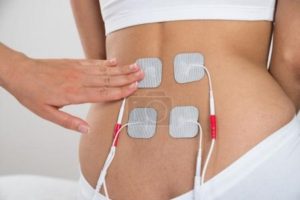 Badanie EMG dna miednicy pozwala również ocenić wpływ zmian zwyrodnieniowych kręgosłupa na czynność mięśni, a bywa on bardzo duży i bez równolegle prowadzonej terapii kręgosłupa, leczenie zaburzeń funkcjonalnych będzie nieskuteczne.
Badanie EMG dna miednicy pozwala również ocenić wpływ zmian zwyrodnieniowych kręgosłupa na czynność mięśni, a bywa on bardzo duży i bez równolegle prowadzonej terapii kręgosłupa, leczenie zaburzeń funkcjonalnych będzie nieskuteczne.
Defekty anatomiczne: wady rozwojowe, uszkodzenie powięzi, torbiele, guzy, przetoki etc. wymagają interwencji chirurgicznej, która powinna być jak najszybciej uzupełniona kierunkową rehabilitacją w celu reinnerwacji, poprawy ukrwienia, wzmocnienia mięśni i odtworzenia prawidłowej koordynacji. Na szczęście, nerwy obwodowe się regenerują, chociaż wymaga to wielu miesięcy stosowania zabiegów stymulacji funkcjonalnej (FES).
Bez codziennej stymulacji połączonej z ćwiczeniami, procesy reinnerwacyjne są mało efektywne.
Nietrzymanie moczu u kobiet i mężczyzn dotyczy ok. 3,5 mln osób w Polsce. Intynencja – dotyka co ósmą kobietę do 39 roku życia, a co drugą będącą po menopauzie. Co prawda nietrzymanie moczu występuje również u mężczyzn, ale niestety kobiety cierpią dwa razy częściej na tą przypadłość. Objawia się ona popuszczaniem moczu nawet przy niewielkim wysiłku typu kaszel, kichanie, podnoszenie lekkich przedmiotów, czy biegania. Najgorsze co może być, to zamykanie się w sobie ze wstydu i nie konsultowanie się z lekarzem. Niestety nietrzymanie moczu nie minie samo i konieczne jest leczenie. Zazwyczaj pojawia się w okolicy 45- 50 lat, chociaż czasem następuje to znacznie wcześniej.
 Nietrzymanie moczu możemy podzielić na:
Nietrzymanie moczu możemy podzielić na:
wysiłkowe nietrzymanie moczu
Polega na gubieniu moczu w różnych ilościach przy nawet najmniejszym wysiłku, a najczęściej przy wstawaniu z krzesła. Chorobie sprzyja otyłość, menopauza, okres po menopauzie, przewlekły kaszel, ciąże, a nawet porody.
- naglące nietrzymanie moczu
Oznacza silne parcie na cewkę moczową oraz pęcherz.
Kobieta nie jest w stanie przewidzieć kiedy to nastąpi ani w żaden sposób tego kontrolować. Może wystąpić popuszczenie w postaci kilku kropel, a nawet całego opróżnienia pęcherza. Jest on po prostu zbyt wrażliwy i kurczy się nawet kiedy nie jest pełny. Powodem mogą być infekcje układu moczowego, które ciągle nawracają.
Dodatkowo nie sprzyja temu cukrzyca, demencja, czy stwardnienie rozsiane. - nietrzymanie moczu z przepełnienia
Jest to kroplowe oddawanie moczu z powodu przepełnienia pęcherza i rozciągnięcia jego ścianek.
Diagnozowanie rozpoczynamy od wywiadu ginekologiczno – położniczego, w celu zbadania ogólnego stanu zdrowia. Następnie należy przeprowadzić następujące badania:
- badanie jamy brzusznej
- badanie ginekologiczne
- badanie per rectum
- badanie neurologiczne
- badanie USG
- badanie ogólne moczu i posiew moczu
- ocena ilości moczu zalegającego po mikcji
- urethrocystoskopia
- badanie urodynamiczne
- badanie EMG mięśni przepony dna miednicy
Dodatkowo bardzo ważne dla lekarza są szczerze informacje, więc trzeba również odpowiedzieć na pytania:
- jak często zdarza się gubienie moczu
jak duże ilości moczu są gubione - w jakich sytuacjach bezwiednie gubiony jest mocz
- po jakim wydarzeniu wystąpiło gubienie moczu
- czy oddawaniu moczu towarzyszy ból
- czy moczenie występuje w nocy
- jak często w ciągu dnia jest oddawany mocz
Lekarz może poprosić pacjenta o prowadzenie dzienniczka mikcji, aby sprawdzić jakie zaburzenia występują oraz jakie nawyki dietetyczne typu napoje mogą mieć związek z nietrzymaniem moczu. Taki dzienniczek musi zawierać:
- ilość mikcji dziennie
- częstotliwość epizodów niekontrolowanego oddawania moczu
- ilość bezwiednie oddawanego moczu
- ilość epizodów nocnego oddawania moczu
Stopnie zaawansowania
Inkontynencję można podzielić na następujące stopnie zaawansowania:
- I stopień- niekontrolowane oddawanie moczu przy szybko wzrastającym ciśnieniu jamy brzusznej np. kichanie, śmiech, kaszel.
- II stopień – normalne czynności powodują popuszczanie np. bieganie, podnoszenie rzeczy, wchodzenie po schodach.
- III stopień – kobieta nie jest w stanie kontrolować oddawania moczu, ponieważ dzieje się to praktycznie przy każdej czynności.
 Leczenie zachowawcze polega na zmianie stylu życia, czyli diety, ilości i rodzaju płynów w diecie oraz kinezyterapii mięśni miednicy. Dodatkowo podaje się wtedy leki, które mają na celu uspokojenie i wyciszenie pęcherza. Niekiedy stosuje się dopęcherzowe iniekcje toksyny botulinowej.
Leczenie zachowawcze polega na zmianie stylu życia, czyli diety, ilości i rodzaju płynów w diecie oraz kinezyterapii mięśni miednicy. Dodatkowo podaje się wtedy leki, które mają na celu uspokojenie i wyciszenie pęcherza. Niekiedy stosuje się dopęcherzowe iniekcje toksyny botulinowej.
Bardzo skuteczna okazuje się głęboka magnetoterapia na okolicę krocza.
Pomocne mogą okazać się ćwiczenia mięśni dna miednicy zwłaszcza w połączeniu z biofeedbackiem. stosowana jest również elektrostymulacja.
Jeżeli zabiegi rehabilitacyjne i leczenie zachowawcze nie przynoszą efektu, niekiedy zalecany jest zabieg, który polega na wszczepieniu pod cewkę moczową syntetycznej, polipropylenowej taśmy. Z biegiem czasu przerasta ona tkankami i stymuluje produkcje kolagenu. Z kolegi one podpierają cewkę i zapobiega to popuszczaniu moczu. Nie nacina się brzucha, jedynie stosuje się tutaj metodę przezpochwową. Zabieg trwa dosyć krótko, a skuteczność wynosi 90%. Podczas gojenia w miejscu zabiegu, pacjentka musi unikać wysiłków fizycznych i powstrzymać się od stosunków płciowych przez 6 tygodni.
